Indubbiamente la vita di un atleta, negli anni dell’agonismo lo porta ad un dispendio energetico importante, arrivando a consumare migliaia di kcal al giorno a causa degli allenamenti ripetuti e intensi. Anche l’alimentazione deve necessariamente adeguarsi a questo stile di vita, in quanto per mantenere una buona forma fisica (tono e trofismo muscolare, performance, endurance) c’è bisogno di un sistema integrato composto da alimentazione sana e isocalorica ed un giusta intensità allenanante. Il termine isocalorico è molto importante, significa che l’alimentazione non deve essere né ipocalorica, quindi con un apporto calorico inferiore all’effettivo dispendio, né ipercalorica, con un apporto calorico superiore alle quantità impiegate.
Al termine della vita agonistica di un atleta, l’abitudine dell’allemento ripetuto con alta intensità viene quasi subito abbandonata, viene meno lo stimolo a continuare a fare sacrifici se questi non servono effettivamente ad uno scopo; mentre l’abitudine ad un’alimentazione ricca che in questo caso passa da isocalorica a ipercalorica, non cessa quasi mai, creando un serio problema di iperfagismo (quando si mangia più del dovuto). La conseguenza principale dell’iperfagismo è l’aumento ponderale, che se non viene gestito bene e repentinamente con una riequilibrazione della dieta e un corretto e sano stile di vita che includa anche attività motoria, può sfociare nell’obesità, con tutta la schiera di problemi conseguenti che possono presentarsi, come diabete di tipo 2, ipertensione, ictus e via discorrendo.
Nello specifico, però, il caso di Ronaldo, non ci porta solo ad evidenziare un iperfagismo con apporto calorico non corrispondente alla reale necessità di vita, ma ci porta a evidenziare un disturbo immunitario, una malattia che ha come causa principale l’aumento ponderale.
Parliamo della tiroidite di Hashimoto, di seguito un estratto da wikipedia che spiega in modo dettagliato cosa sia questa malattia.
Da Wikipedia, l’enciclopedia libera.
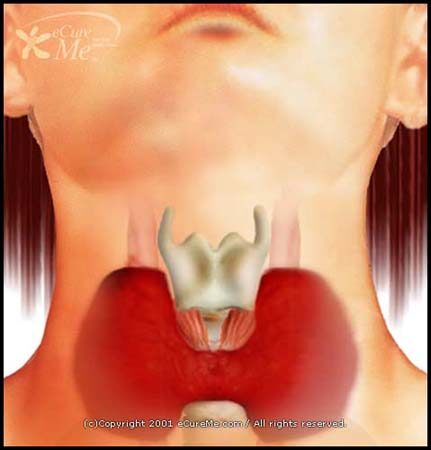
La tiroidite di Hashimoto o tiroidite cronica autoimmune, descritta per la prima volta dal Dr. Hashimoto Hakaru nel 1912, è tra le più comuni e frequenti patologie tiroidee, la prima causa di ipotiroidismo primario, specie nelle aree geografiche ad elevato apporto iodico, con una prevalenza del 5-15% nelle donne e del 1-5% negli uomini.
La tiroidite di Hashimoto è una malattia organo-specifica, a patogenesi autoimmune, caratterizzata morfologicamente da una cronica infiltrazione linfocitaria e da frequente evoluzione verso l’ipotiroidismo. La positività degli autoanticorpi circolanti, anti-tireoperossidasi (anti-TPO) e anti-tireoglobulina (anti-TG), sottende la patogenesi autoimmune e, al tempo stesso, ha un fondamentale significato diagnostico. I meccanismi del danno d’organo sono complessi e comprendono la partecipazione dell’immunità umorale e di quella cellulo-mediata.
La tiroidite cronica autoimmune è la forma più comune di tiroidite e la sua prevalenza è nettamente superiore nel sesso femminile e nell’età avanzata. Qualora si prendano in considerazione anche le forme asintomatiche, definite dall’esclusiva positività anticorpale, esse sembrano costituire in assoluto la più frequente tireopatia, soprattutto se si considerano le aree non iodio-carenti.
La definizione generale di tiroidite cronica autoimmune comprende le seguenti varianti morfologiche e cliniche:
- tiroidite di Hashimoto propriamente detta, caratterizzata da gozzo diffuso con o senza ipotiroidismo;
- tiroidite autoimmune asintomatica ad impronta atrofica, definita dalla positività autoanticorpale, in assenza di gozzo o di franco ipotiroidismo;
- mixedema idiopatico, che si manifesta con ipotiroidismo conclamato, in assenza di gozzo, con anticorpi spesso negativi.
Considerando le tiroiditi autoimmuni nel loro insieme, si può dire che il quadro obiettivo-sintomatologico è assai variabile nei singoli soggetti, dall’assoluta asintomaticità, alla presenza di gozzo di variabili dimensioni, con o senza ipotiroidismo.
Gozzo
Il gozzo è generalmente di piccole-medie dimensioni, diffuso, di consistenza aumentata o francamente duro, talora con aree pseudonodulari. La crescita della ghiandola avviene in modo lento e subdolo, è indolente e non provoca alcun disturbo soggettivo. La presenza di uno o più nodi, identificabili ecograficamente, può richiedere approfondimento citologico, per escludere una eventuale patologia neoproduttiva concomitante.
Evoluzione della malattia
L’evoluzione in senso ipofunzionale è imprevedibile nel singolo soggetto, poiché può manifestarsi in qualsiasi fase della malattia: talora rappresenta la manifestazione di esordio, ma più frequentemente compare in pazienti con positività anticorpale nota da anni. In molti casi, la comparsa di segni e sintomi conclamati di ipofunzione segue una fase di ipotiroidismo subclinico, che è definito dall’elevazione isolata dell’ormone tireostimolante (TSH), con normalità degli ormoni tiroidei, in pazienti del tutto asintomatici.
La tiroidite di Hashimoto nella sua manifestazione classica consta quindi di tre fasi:
- Eutiroidismo
- Ipotiridismo subclinico
- Ipotiroidismo conclamato permanente.
La progressione verso l’ipotiroidismo conclamato è più frequente nei maschi, mentre nelle donne la frequenza aumenta in età superiore a 45 anni. Spesso questa patologia è associata ad altre malattie autoimmunitarie organo-specifiche, quali la vitiligine, l’alopecia, il diabete di tipo I, l’iposurrenalismo primitivo. In generale, è stato stimato che i pazienti con anticorpi positivi e/o ipotiroidismo subclinico vadano incontro ad ipotiroidismo conclamato con una frequenza del 2-4% all’anno. Raramente si possono osservare fasi transitorie di iperfunzione, legate a rapida progressione del danno parenchimale con dismissione di ormone preformato o a fasi di ipersecrezione mediate da anticorpi stimolanti il TSH (cosiddetta Hashitossicosi). Del tutto eccezionale è la presenza di oftalmopatia autoimmune.
Sintomi della Tiroidite di Hashimoto
La Hashimoto è una patologia tendenzialmente sotto diagnosticata (spesso rilevata nel corso di visite o esami clinici effettuati per altre ragioni).
I sintomi della tiroidite di Hashimoto sono diversi. Rispetto a forme della malattia prive di sintomi ci sono casi con sintomi leggeri, ai quali si pone rimedio tramite l’ormone tiroideo, ma anche casi con sintomi diversi che spesso vengono confusi con altre patologie. Spesso la malattia inizia lentamente in modo che le persone colpite all’inizio difficilmente percepiscono i sintomi.
Inizialmente prevalgono i sintomi dell’ipertiroidismo. La cosiddetta hashitossicosi o ipertiroidite che è una fase iniziale dove compare una lieve iperfunzione che si trasforma poi gradualmente in un’ipofunzione cronica. Decorsi con valori ormonali fluttuanti in cui l’ammalato passa da una iperfunzione a una ipofunzione e viceversa si verificano, ma raramente. I sintomi sono raggruppati di seguito come i sintomi dell’iperfunzione.
Oltre ai sintomi causati dalla modifica dei livelli ormonali ci possono essere dei sintomi dovuti agli effetti del processo immunitario e degli anticorpi. I sintomi sono raggruppati di seguito come sintomi della malattia autoimmune. Una separazione dei sintomi a livello medico probabilmente non è del tutto corretta perché a volte non è ancora chiaro quali sintomi provengono dagli ormoni e quali dai processi immunitari e dagli anticorpi modificati al di fuori della tiroide.
Generalmente si può dire che prevalgono i sintomi dell’ipofunzione e devono essere equilibrati il più presto possibile da una quantità adatta di ormoni tiroidei. Essi sono raggruppati di seguito come sintomi dell’ipofunzione.
Hashitossicosi e i sintomi dell’iperfunzione
All’inizio della malattia, alcuni pazienti della Hashimoto attraversano una fase momentanea di iperfunzione. Questa fase può mancare o passare in modo inosservato. Si presume che la causa sia la distruzione immunologica del tessuto tiroideo che conserva gli ormoni. Inoltre, in questa fase, possono presentarsi gli anticorpi che stimolano il recettore del TSH della tiroide.
I sintomi dell’iperfunzione sono molteplici. La maggior parte dei sintomi sono noti come sintomi generali, come nervosismo, insonnia e la tendenza a sudare. Molti dei sintomi si manifestano progressivamente senza pensare ad una malattia. Solo quando l’insonnia, la sudorazione eccessiva, la diarrea, i tremori e le palpitazioni non migliorano spontaneamente si va dal medico.
Le palpitazioni possono essere percepite anche come pulsazioni nelle orecchie che non fanno dormire. I sintomi all’inizio di un’iperfunzione di una tiroidite di Hashimoto spesso non sono pronunciati.
Il trattamento con farmaci che inibiscono la produzione degli ormoni della tiroide (tirostatici) di solito non è necessario. Se l’iperfunzione è causata da una distruzione del tessuto che immagazzina l’ormone nella tiroide, i tirostatici che impediscono la formazione degli ormoni tiroidei non possono essere efficaci. Trattamenti individuali devono essere fatti dall’endocrinologo.
Quali sintomi possono verificarsi
- apatia
- cardiopalmo, tachicardia
- pressione sanguigna alta
- nervosismo, irritabilità, irrequietezza
- debolezza muscolare, dolore muscolare
- tremore delle mani
- disturbi del sonno
- orticaria
- sudorazione, pelle umida e calda
- fame eccessiva e sete
- perdita di peso nonostante un buon appetito
- feci molli
- nelle donne: disturbi del ciclo mestruale (irregolare o sanguinamento aumentato, assenza del ciclo mestruale)
Gli ammalati notano un’irrequietezza interiore e un’irritabilità. Le impressioni possono essere percepite più intensamente. Anche le emozioni sono più intense. I cambiamenti d’umore sono maggiori, sia quelli positivi che quelli negativi. Spesso si nota un aumento della stanchezza già dopo pochi sforzi. Molti raccontano di insonnia e di sentimenti sia d’ansia che di panico.
Segni tipici sono una tendenza maggiore a sudare e feci molli. Se si aprono le mani, spesso si può notare un tremolio leggero delle dita. L’iperfunzione della tiroide porta in alcuni casi a disturbi del ciclo. Accanto alle eccessive perdite di sangue possono presentarsi cicli ridotti o estesi. Anche un’assenza del ciclo mestruale è possibile.In alcuni casi si presentano dolori e debolezza muscolare, in particolare alla spalla e alle gambe. Anche nel settore dei muscoli dorsali si possono verificare indurimenti muscolari dolorosi. La tachicardia e il cardiopalma nella maggior parte dei casi sono da attribuire all’iperfunzione e regrediscono lentamente con il ridursi dell’iperfunzione. Un cambiamento della frequenza cardiaca può essere notato anche nell’ipofunzione della tiroide.
Sintomi dell’ipofunzione
Dopo una fase di iperfunzione della tiroide prosegue spesso una progressiva crescente ipofunzione. La tiroidite di Hashimoto può iniziare anche con una ipofunzione. Anche i sintomi dell’ipofunzione sono numerosi.
Quali sintomi possono verificarsi?
- stanchezza, spossatezza fisica generale
- mancanza di concentrazione, mancanza di memoria
- pressione alta con la frequenza cardiaca al di sotto di 70 pulsazioni
- cardiopalmo
- umore depressivo, depressione, attacchi d’ansia e attacchi di panico
- capelli secchi, arruffati, opachi
- caduta dei capelli
- pelle pastosa e secca, (mixedema)
- stipsi
- intolleranza al freddo
- aumento di peso
- nelle donne, disturbi del ciclo mestruale
- diminuzione del desiderio sessuale
- formicolio notturno e la sensazione che le mani e gli avambracci si addormentano (sindrome del tunnel carpale)
- riduzione dell’udito
- espressione facciale apatica
- cambiamento della personalità (indole)
I sintomi dell’ipofunzione si manifestano soprattutto nella stanchezza e nella mancanza di concentrazione. Si può notare un aumento di peso nonostante si assuma una quantità di cibo normale o ridotto. Di solito la tiroidite di Hashimoto porta ad un aumento di peso, ma ci sono noti anche casi in cui, nonostante l’ipofunzione ed un adeguato o aumentato apporto nutrizionale, si verificano perdite di peso. Con una perdita di peso poco chiara si dovrebbero approfondire ulteriori malattie autoimmuni che si possono verificare insieme alla tiroidite di Hashimoto, come malattie intestinali (celiachia, colite ulcerosa).
Anche dopo la normalizzazione dei valori tiroidei nel sangue in alcuni soggetti continuano i problemi di peso. La causa di questo continuo aumento di peso non è ancora del tutto chiara. Sembra che, oltre agli ormoni tiroidei, anche altri ormoni abbiano una parte importante (insulina, leptina, mancanza di estrogeni ed androgeni in menopausa). Alcuni pazienti beneficiano con un adattamento della sostituzione dei ormoni tiroidei dal puro T4 ad una combinazione di medicine che oltre a contenere T4 contengono anche T3. Le persone con una ipofunzione tiroidea soffrono il freddo. Con un basso metabolismo basale, il freddo viene poco tollerato. Quasi regolarmente si presenta una pigrizia dell’attività del tratto gastro-intestinale, tanto che alcuni pazienti devono ricorrere ai lassativi. Il ripetuto “addormentare” e formicolio delle mani e degli avambracci durante la notte, la cosiddetta sindrome del tunnel carpale, può essere condizionato dall’ipofunzione tiroidea. Dopo la normalizzazione degli ormoni tiroidei in genere questo fenomeno regredisce. Oltre ad una funzione tiroidea, ci sono altre ragioni per una sindrome del tunnel carpale che, se persistono dopo aver normalizzato gli ormoni tiroidei, devono essere approfondite. Alcuni pazienti notano una riduzione dell’udito che si normalizzano dopo la regolazione con gli ormoni tiroidei. Molto spesso nelle donne con ipofunzione si possono presentare disturbi del ciclo mestruale e una impossibilità ad avere figli.
Sintomi della malattia autoimmune
Oltre ai sintomi del malfunzionamento della tiroide ci possono essere sintomi causati dal cattivo funzionamento del sistema immunitario. In alcuni casi non è possibile distinguere se i disturbi vengono provocati dall’alterazione degli ormoni tiroidei o dalla malattia autoimmune.
Bisogna tener conto che la maggior parte dei pazienti di Hashimoto, dopo un’adeguata sostituzione tiroidea, non mostrano nessun sintomo della malattia autoimmune. La tiroidite di Hashimoto può avere un decorso senza sintomi, ma anche una varietà di sintomi.
Quali sintomi possono verificarsi
- dolore alle articolazioni
- dolore muscolare
- indurimento dei tendini e dei muscoli
- diverse disturbi della pelle (ad esempio, orticaria, rosacea)
- Secchezza delle mucose (sindrome di Sjögren)
- labilità dell’umore
- dimenticanza e disturbi di concentrazione
- sintomi neurologici (nevrite), vertigini
- estremamente rare sono crisi epilettiche, allucinazioni, sintomi psichiatrici (encefalopatia di Hashimoto)
- debolezza generale
- anemia (anemia perniciosa)
- nausea e problemi gastrointestinali, problemi digestivi (indagare celiachia)
- malattia degli occhi (Oftalmopatia di Graves)
- sintomi simili all’influenza
- gonfiore dei linfonodi
- febbre (raro)
- valori epatici elevati
- ipercolesterolemia[2]
- Gonfiore delle braccia, delle gambe, dell’addome e del viso
La malattia autoimmune può provocare conseguenze a vari organi, ed ai tessuti al di fuori della tiroide. Nel decorso della tiroidite di Hashimoto possono comparire diversi cambiamenti alla pelle. Talvolta c’è una infiammazione cronica della pelle del tipo acne rosacea. Soprattutto sul viso compaiono delle papule rossastre. Un forte arrossamento del viso si verifica quando si beve alcool, quando si mangiano cibi molto speziati, quando esiste un’eccitazione emotiva e quando si entra in una stanza calda.Anche un’orticaria si verifica frequentemente. Devono essere identificate comunque malattie autoimmuni della pelle indipendenti dalla Hashimoto, come la malattia della vitiligine, una malattia rara della pelle che si caratterizza con la comparsa di chiazze non pigmentate, il pemfigo, una patologia bollosa, o l’alopecia areata, la perdita dei capelli o altri peli a chiazze glabre o aree. La secchezza delle mucose (bocca, naso, occhi ecc.) viene chiamata sindrome di Sjögren. Il suo trattamento finora è solo di tipo sintomatico come l’uso di saliva artificiale, collirio, gel per gli occhi. La sindrome di Sjörgen è una malattia autoimmune indipendente e deve essere approfondita. Pazienti raccontano anche di un indurimento doloroso dei tendini e dei muscoli, ma anche di dolori dorsali e dolori alla nuca (cervicali). I muscoli possono diventare sensibili alla pressione. L’origine di questi dolori non è chiara. Alcuni pazienti si lamentano anche di dolori articolari. Altre malattie reumatologiche devono essere approfondite. Spesso si manifestano disturbi gastrointestinali e nausea. Anche in questo caso devono essere escluse altre malattie autoimmuni come la celiachia, l’anemia perniciosa ecc. Si può notare anche un’ipercolesterolemia caratterizzata da un rallentamento del metabolismo. La cosiddetta encefalopatia di Hashimoto, il coinvolgimento del cervello, è molto rara e può manifestarsi anche con un normale livello del sangue di ormoni tiroidei. Possono manifestarsi attacchi epilettici, tremolio, allucinazioni ed altri sintomi psichiatrici. Spesso sono rilevabili elevati livelli di anticorpi TPO. Un trattamento con il cortisone può portare alla scomparsa dell’encefalopatia. Si sono verificate anche guarigioni spontanee.
I sintomi della malattia autoimmune sono diversi. Come il processo immunitario agisce sugli anticorpi e che ruolo svolgono gli anticorpi non è chiaro. Il gran numero di possibili sintomi diversi che in tanti libri di medicina vengano descritti solo in parte, spesso creano l’insicurezza nel medico e nel paziente. Quando il processo immunitario diminuisce, diminuiscono spesso anche i sintomi.
Diagnosi
La diagnosi si avvale, oltre agli elementi anamnestico-obiettivi, del dosaggio degli anticorpi antitiroide circolanti, in particolare degli anti-TPO, che risultano positivi in oltre il 90% dei casi. Utile supporto viene fornito dall’ecografia, che dimostra un’ecostruttura diffusamente ipoecogena, disomogenea, con margini irregolari e polilobulati.
Trattamento
In caso di ipotiroidismo conclamato, il trattamento universalmente riconosciuto prevede la somministrazione di L-tiroxina a dosaggio sostitutivo, tale da riportare il TSH nei limiti di normalità, tra 1 e 4 mU/l. La posologia di L-tiroxina è generalmente compresa tra 1 e 2 μg/kg/die, ma deve essere calibrata individualmente.
Nei casi di tiroidite associata a gozzo, con o senza ipotiroidismo, può essere opportuno aumentare la posologia della tiroxina, in modo da ottenere la parziale o completa soppressione del TSH, con finalità antigozzigena. Nei casi di tiroidite senza gozzo e normale funzionalità tiroidea, o di ipotiroidismo subclinico (TSH compreso tra 4 e 10 μU/ml e ormoni tiroidei nella norma), l’opportunità di instaurare un trattamento deve essere valutata nel singolo caso, tenendo conto di vari fattori individuali quali:
- l’età,
- la coesistenza di patologie cardiache o di osteoporosi
- la capacità di collaborare e di sottoporsi a periodici controlli clinici e laboratoristici.
Questa malattia è concausa dell’aumento ponderale di Ronaldo, che lo scorso anno ha ammesso pubblicamente di esserne affetto.
Ma cosa può fare il chinesiologo per migliorare la qualità della vita di un soggetto con tali problematiche?
E’ universalmente accettato che l’attività fisica fa bene alla salute, ancor di più in soggetti affetti da tiroidite di hashimoto. Due dei sintomi più importanti di tale patologia sono l’astenia, cioè la mancanza di forza, e l’apatia, la mancanza di stimoli, entrambi “curabili” con una costante attività motoria. L’indicazione principale è quella di non superare la soglia del 65% del Vo2Max, in modo tale da tendere l’attività stessa proficua sia in termini di tonificazione che in termini di riduzione ponderale. Un buon inizio sarebbe quello di farvi prescrivere dal vostro medico dell’attività motoria, contattare il chinesiologo più vicino a voi e di spiegargli il vostro disturbo, in modo tale da farvi sviluppare un piano d’allenamento ideale al vostro caso. Importante è anche variare le proprie abitudini alimentari, contattando un dietologo e facendovi creare una dieta ad hoc. Nel caso non vogliate aspettare o non abbiate la possibilità di vedere un chinesiologo nell’immediato, potete iniziare con il praticare un’attività aerobica tre volte a settimana della durata di circa 50 minuti. Ad esempio: LUN, MER, GIO camminare per i primi 5 minuti lentamente, i successivi 40 minuti a passo svelto e i restanti 5 minuti lentamente.
Per qualsiasi info contattateci all’indirizzo email: [email protected] oppure sulla pagina facebook.com/chinesiologiapertutti oppure commentando questo articolo!